阑尾切除术
现在位置:首页>>图解手术百科>>阑尾切除术
阑尾切除术
急性阑尾炎是外科很常见的一种疾病。阑尾切除术是最为普通、常行的手术之一,但有时很困难,因此,对每一例手术均须认真对待。
 |
| ⑴提出盲肠和阑尾 |
 |
| ⑵结扎阑尾系膜 |
 |
| ⑶切断系膜 |
 |
| ⑷近端加缝扎 |
 |
| ⑸保护阑尾和盲肠后,作浆肌层荷包缝合 |
 |
| ⑹结扎阑尾根部 |
 |
| ⑺切断阑尾 |
 |
| ⑻残端消毒处理 |
 |
| ⑼包埋残端 |
 |
| ⑽覆盖系膜 |
 |
| ⑾检查后关闭腹腔 |
| 图1 阑尾切除术 |
 |
| 图2 分离粘连,提出阑尾 |
 |
| ⑴切开盲肠外后腹膜 |
 |
| ⑵结扎阑尾根部 |
 |
| ⑶分段钳夹、切断阑尾系膜 |
| 图3 盲肠后阑尾逆行切除术 |
【适应证】
1.化脓性或坏疽性阑尾炎。
2.阑尾炎穿孔伴弥漫性腹膜炎。
3.复发性阑尾炎。
4.慢性阑尾炎。
5.蛔虫性阑尾炎。
6.老年、小儿、妊娠期阑尾炎。
7.阑尾脓肿。
8.多数急性单纯性阑尾炎。
9.阑尾周围脓肿非手术治疗无效者。
【术前准备】
1.对病情较重的病人,特别是老年、小儿阑尾炎病人,应补充液体,纠正水和电解质平衡紊乱。
2.有腹胀的行胃肠减压。
3.感染较重的病人,术前常规使用抗生素。
4.对妊娠期阑尾炎适当使用镇静剂和黄体酮等安胎药物。
5.阑尾炎并发穿孔者,术前不能灌肠。
【麻醉】
以腰麻或硬脊膜外麻醉为佳,也可采用局部浸润麻醉。若行局麻,为获得较好效果,应注意以下三点:①将腹壁肌层内的肋下神经、髂腹下神经、髂腹股沟神经进行阻滞;②切开腹膜前、后应将切口两旁的腹膜浸润;③进入腹腔后,封闭阑尾系膜。如阑尾系膜过短并有高度炎症水肿,不便封闭时,可行回盲部系膜封闭以增强麻醉效果。小儿病虽应用全身麻醉。
【手术步骤】
1.体位 仰卧位。
2.切口 需视病情而选择,常用的切口有:
⑴右下腹斜切口(mc burney):此切口肌肉交叉,愈合较牢固,不易形成切口疝;且距阑尾较近,便于寻找。切口一般长5~7cm。对诊断有把握的病人多采用此切口。
⑵右下腹经腹直肌切口:此切口便于延长扩大切口和显露阑尾。年龄较大,诊断不肯定,或估计粘连较重不易操作时,常用此切口。但一旦感染后易形成切口疝。
⑶妊娠期的切口:因阑尾在妊娠期随子宫逐渐增大而向上外侧偏移,故切口也需相应向上外偏移。
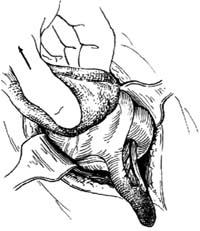
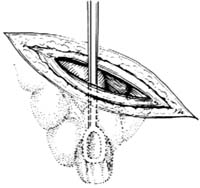
3.寻找阑尾 切开腹膜后,若有渗出物或脓液溢出时,需立即吸除。用拉钩将切口向两侧牵开,寻找阑尾,首先要找到盲肠。盲肠的色泽较小肠的灰白,前面有结肠带,两侧有脂肪垂。寻到盲肠后,用手指垫纱布捏住肠壁,将盲肠提出,顺结肠带可找到阑尾[图1 ⑴]。有时需将其前方的小肠或大网膜推开,方能找到盲肠和阑尾。
若阑尾周围无粘连,可用手指将阑尾尖端拨至切口处。不论炎性改变轻重,均不能用止血钳或组织钳钳夹阑尾本身,以防感染扩散;可用特制阑尾钳钳住,或用止血钳夹住阑尾尖端的系膜提出。此时病员由于系膜的牵引,常感上腹不适、恶心、呕吐,可在阑尾系膜上用1%普鲁卡因封闭。
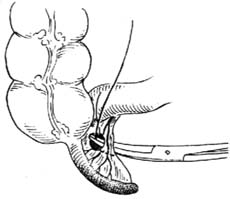
4.处理系膜 切除阑尾的操作应尽量在腹壁外进行;如有困难而需在腹腔内施行时,则应用纱布垫妥善保护好腹壁各层,以防污染。切除阑尾前,需将阑尾系膜及其中的阑尾动脉结扎并切除。如系膜较薄,炎症不重,解剖关系清晰时,可用止血钳在系膜根部阑尾动脉旁无血管处穿一孔,拉过两根4号丝线[图1 ⑵],在上下相距0.5cm左右处各扎一道后切断系膜[图1 ⑶]。近端再结扎或缝扎一道[图1 ⑷]。也可直接并排夹两把止血钳后切断,然后再作结扎加缝扎。
若阑尾系膜的急性炎症较重,呈明显缩短或水肿者,宜采用分次钳夹、切断法以弯止血钳逐步钳夹切断阑尾系膜直达阑尾的根部,然后用4号丝线贯穿缝合结扎系膜。约半数病人的阑尾根部系膜一条来自盲肠后动脉的阑尾副动脉,应注意予以结扎。
5.保护阑尾及盲肠 用一块小的干纱布包缠阑尾,并用阑尾钳或组织钳夹牢,再用盐水纱布围在阑尾根部的盲肠周围,防止术中污染。
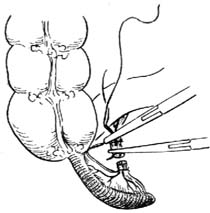
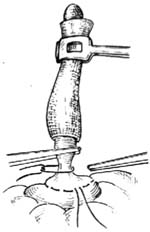
6.荷包缝合 提起阑尾,围绕阑尾根部在距阑尾根部0.5~0.8cm处的盲肠壁上(根部粗者距离应较大),作一荷包缝合,暂不收紧。注意每针均应深及肌层,但勿穿入肠腔内[图1 ⑸]。
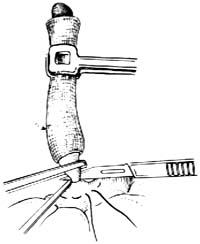
7.结扎阑尾根部 用一把直止血钳在距阑尾根部0.5cm处压榨一下(用后弃去此污染的直钳),防止结扎时缝线滑脱。随即用4号丝线在压痕处结扎,用止血钳靠阑尾夹住结扎线,贴钳剪去线头。再用直止血钳在结扎线远端0.4cm处夹紧阑尾[图1 ⑹]。
8.切断阑尾 在刀刃上涂纯石炭酸后,刀刃向上,紧贴阑尾根部夹紧的直止血钳下面,切断阑尾,将刀及阑尾一并弃去[图1 ⑺]。
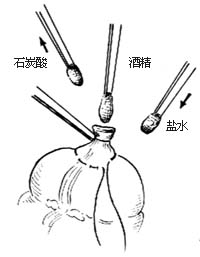
9.阑尾残端处理 用3把尖端夹有小棉球的直止血钳将棉球分别蘸上纯石炭酸(或5%碘酊)、75%酒精和生理盐水,依次在阑尾残端粘膜面涂擦,然后弃去保护盲肠的盐水纱布[图1 ⑻]。
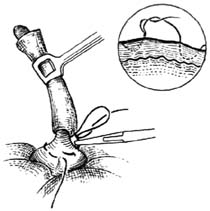
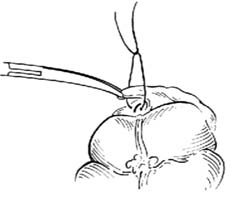
10.包埋阑尾残端 助手用左手持无齿镊提起荷包缝线线头对侧的盲肠壁,右手持夹住线结的止血钳,将阑尾残端推进盲肠腔内,同时术者上提并收紧荷包缝线,使残端埋入荷包口,结扎后剪断线头[图1 ⑼]。
1.覆盖系膜 加固缝合:用1-0号丝线,在荷包缝线外周0.3cm处,再作浆肌层8字缝合,并将阑尾系膜残端或脂肪垂结肠固定,使局部表面光滑,防止术后粘连[图1 ⑽]。
12.关腹 关腹前应以卵圆钳夹一块小纱布团,伸入腹腔,在盲肠周围检查有无渗液、脓液,有无结扎点出血,如有应加以处理,再缝合腹壁各层[图1 ⑾]。
急性阑尾炎穿孔并发局限性或弥漫性腹膜炎,感染及污染较重的,有渗液或脓液时;阑尾残留处理不满意,有可能发生残端裂开时;腹膜后软组织在操作中被污染时;阑尾周围脓肿切开后,均须引流腹腔。最常用的香烟引流,置于右侧髂窝或盆腔内,在切口外侧另戳小切口引出。术后2~3日拔除。
切口污染较重的,腹膜外间隙应置香烟引流或胶管引流,腹壁各层只作疏松缝合,以利引流。
【术中注意事项】
1.切口长度成人以5cm~7cm为合适。显露必须充分才能妥善切除阑尾,故切口不宜过小。切口过小强行牵拉反致损伤更多的肌肉和深层组织,或因显露不佳,造成手术困难。当然,也不应盲目过大。
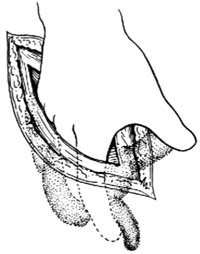
2.寻找阑尾遇有困难时,应注意与有大网膜相连的横结肠和系膜较长、脂肪垂基底较狭小的乙状结肠相区别。然后,沿盲肠端的结肠带向其汇合处寻找,即可找到阑尾。如仍未找到,可用手探摸盲肠后面,阑尾是否埋于腹膜后。当阑尾有急性炎症与周围粘连,不易寻找时,可取出拉钩,用右手示指及中指伸入腹腔,沿右侧壁向盲肠方向寻找。找到后逐渐分离粘连,提出阑尾[图2]。有时阑尾过短,或有时穿孔坏疽后在中间折断,均应注意全部取出,不要遗漏。
凡遇到意外困难,如紧密炎性粘连,不要勉强切除阑尾,可改用引流及有效的非手术疗法。因为粘连的存在,就足以防止扩散感染。
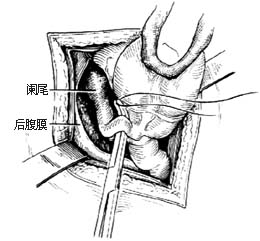
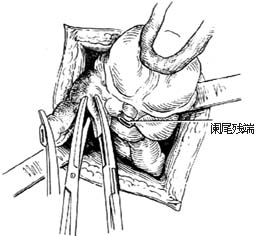
3.当阑尾位于盲肠后,位置固定不易切除时,可切开盲肠外下方的后腹膜[图3 ⑴],再用纱布包住盲肠向上翻转,露出阑尾后,作逆行阑尾切除术。另若阑尾较长伴管端粘连固定,不宜按常规勉强提出末端,改为逆行切除阑尾。先用变止血钳在靠近阑尾根部处穿过其系膜,带过两根4-0号丝线,双重结扎阑尾根部[图3 ⑵]。在结扎远端1cm处夹一把弯止血钳,用刀在止血钳与结扎线之间切断。阑尾残端消毒处理后,根据具体情况行荷包缝合包埋或褥式缝合包埋。再用弯止血钳向阑尾尖端方向分段钳夹、切断阑尾系膜[图3 ⑶]最后切除阑尾,一一结扎近端阑尾系膜。
4.如遇阑尾与大网膜粘连时,应将粘连的大网膜炎性组织一并切除;如与肠管粘连,应仔细分离,切勿盲目硬撕;若与髂动、静脉,输尿管,子宫等重要器官粘连时,更应注意仔细操作,以防血管破裂或脏器穿孔。
5.阑尾切除线应距根部结扎线0.5cm,残端不宜过长或过短。过长可能形成残腔脓肿;过短可因盲肠内张力牵引,使结扎线松脱,漏出粪液,造成腹腔内感染。也有人主张残端不结扎,只作荷包缝合加8字缝合,以免残端肢肿,又无结扎松脱的危险。
6.阑尾残端用石炭酸消毒时,勿涂到浆膜,以免灼伤浆膜,增加术后粘连。
7.阑尾根部结扎线不宜扎得过松或过紧,过松容易滑脱,过紧则可将阑尾扎断,此两种情况均可引起遗留阑尾动脉支出血。
8.荷包缝合与阑尾根部距离不宜过远或过近;过近不易埋入残端,过远可形成较大死腔,易发生残端感染或脓肿。
9.阑尾根部穿孔时,常引起盲肠肠壁炎性改变,明显水肿,不易将阑尾残端埋入荷包缝合线内。可在残端两侧盲肠壁上作间断褥式缝合3~5针,一一结扎,将残端埋入,必要时再将阑尾系膜覆盖加固。
10.对阑尾蛔虫症,应在阑尾切开前刺激阑尾壁,使蛔虫退出阑尾。如不成功,应在切开阑尾后将蛔虫推入盲肠内,再扎紧结扎线,处理残端。一般忌将蛔虫经阑尾断端取出,如免污染腹腔;更不应将蛔虫与阑尾一并结扎。
11.如阑尾位于盲肠后,腹膜外,而且术前已经明确,即可于分开腹横肌之后,小心保护腹膜囊,勿予切开,而完整地将其向内侧推开,从外侧达到腹膜后间隙阑尾所在部位,并切除阑尾。此法对已穿孔的腹膜外阑尾炎更加重要,可使腹腔免受污染。腹膜外间隙要彻底引流。如切开腹膜后才发现阑尾位于腹膜外并已穿孔,此时仍可把腹膜缝合,然后按所述方法处理。
12.术中如发现阑尾病变与体征不符时,应仔细检查盲肠、回肠、输卵管、卵巢、回肠系膜淋巴结及腹腔液体,必要时扩大切口,以求确诊后正确处理。
【术后处理】
病情较轻者勿需特殊处理,术后当日即可坐起,次日可进食,5~6日后即可拆线。病情较重者,酌情补液,禁食,半坐位,使用抗生素等。
【常见术后并发症及处理】
1.腹膜炎及腹腔脓肿 术后体温不降,腹部压痛,反跳痛不减轻,即应考虑有腹膜炎的存在。除继续胃肠减压,输液,纠正水和电解质平衡失调外,应给大剂量抗生素及中药。
如术后5~6日感染症状仍未控制,即可能发生腹腔内脓肿,最常见于盆腔、右髂窝、膈下及肠间,一旦确诊,应即引流。
2.切口感染 术后3~4日体温升高,切口胀痛,可能发生切口感染或化脓,检查如腹壁红肿,压痛明显时,即应拆除1~2针缝线,扩开切口,去除线结,充分引流。个别体弱病人术后可能发生切口裂开,应重新缝合并加减张缝合。长期不愈的窦道,应手术切除。
3.腹腔内出血 术后1~2日内,病人突然出现苍白,脉快,呼吸急促,出冷汗,个别病人大量便血,血红蛋白下降,并有腹胀,应认为有腹腔内出血。试验穿刺证实腹内有出血后,应再次手术,清除积血,寻找出血点,缝扎处理。
4.肠梗阻 多为麻痹性肠梗阻,除作胃肠减压,输液外,还可用中草药治疗,经上述积极处理较久不愈者,可能系机械性肠梗阻,必要时需再次手术。
5.肠瘘 多为在原切口处发生的外瘘,来自盲肠,阑尾残端,常在术后2周左右自行愈合,仅少数病例需行肠瘘闭合术。
6.腹壁瘘管或窦道 较为常见,发生的原因常见者有:①回盲部病变,如局限性肠炎,结核、肿瘤、阿米巴性肉芽肿等致阑尾残端愈合不良;②阑尾未完全切除,仍有部分留于腹腔内;③切口感染,引流不畅,或切口内有线结。慢性瘘管或窦道形成后,需将管道及其周围的疤痕组织一并切除,清除线结等异物。若管道通腹腔,应事先行瘘管x线造影了解管道走径,作好术前准备。
英文名称: AP;appendectomy;APPY;ecphyadectomy
手术分类: 胃肠外科手术*