乙状结肠直肠切除端端吻合术
现在位置:首页>>图解手术百科>>乙状结肠直肠切除端端吻合术
乙状结肠直肠切除端端吻合术(dixon)
此术又称直肠前侧切除术可全部在腹腔内进行,省略了会阴部手术且不损害括约肌的功能,生殖泌尿系的并发症也较少;但吻合术在盆腔深处进行,比较困难,直肠没有浆膜覆盖,易发生吻合口漏,如果盆腔深处的淋巴结有转移,就有切除不够彻底的可能。
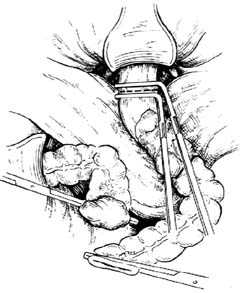 |
| ⑴钳夹肠段上、下端,准备切除 |
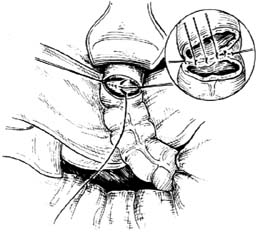 |
| ⑵分两层缝合后壁 |
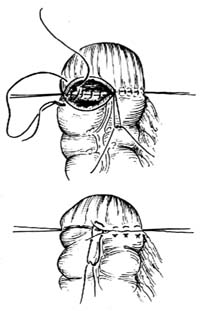 |
| ⑶缝合前壁全层及浆肌层 |
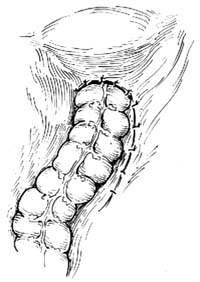 |
| ⑷缝合后腹膜结束手术 |
| 图1 乙状结肠直肠切除,端端吻合术 |
【适应证】
1.肿瘤下缘在肛门口以上超出12cm的直肠、乙状结肠癌。
2.局限在乙状结肠下段和直肠上段的多发性息肉。
【术前准备、麻醉】
同经腹、会阴直肠肛管切除术。
【手术步骤】
1.切口 左侧正中旁切口。
2.探查腹腔 检查病灶部分有无转移灶,决定手术的切除范围,并估计操作中可能遇到的困难。对癌肿病人,切除范围应向上距癌肿至少6cm,向下3cm~5cm,在肛提肌以上至少2.5cm,以利吻合。
3.分离乙状结肠系膜根部 用纱布带扎紧肿瘤两端的肠腔,在系膜根部缝扎肠系膜下动、静脉。再切开乙状结肠系膜根部两侧的后腹膜,向上直达脾曲,向下达直肠膀胱凹(女性达直肠子宫凹),分离腹膜后脂肪和淋巴结。
4.分离、结扎肠系膜血管 根据准备切除的范围分离出肠系膜下动、静脉根部,清扫附近淋巴结,再结扎血管。
5.分离直肠前、后间隙 根据切除范围分离直肠前、后间隙,使直肠前侧与膀胱后壁(女性为子宫)分离,后侧与骶骨岬部分离。
6.切断乙状结肠系膜 从准备切除肠段上端部位至肠系膜下动脉结扎处切断乙状结肠系膜,结扎系膜内血管分支。
7.切除病变肠段 在两把止血钳之间切断乙状结肠上段,再在两把直角钳(或支气管钳)之间切断直肠上段,切除病变肠段[图1 ⑴]。
8.乙状结肠直肠端端吻合 对拢乙状结肠与直肠断端作端端吻合。先用丝线间断缝合后壁浆肌层(直肠只有肌层)。切除钳夹部分后,用2-0肠线间断缝合后壁全层,线结打在肠腔内。再用肠线间断内翻缝合前壁全层。最后,用丝线间断缝合前壁浆肌层[图1 ⑵ ⑶]。
9.置引流条 在吻合口后侧置一香烟引流,经腹部切口下端引出。
10.缝合后腹膜 缝合后腹膜,使吻合口位于腹膜外,将乙状结肠两侧与后腹膜固定[图1 ⑷]。
11.缝合腹壁 分层缝合腹壁。
【术中注意事项】
1.注意防止手术区污染,并预防性使用抗生素,以防术后感染,引起吻合口漏。
2.吻合口缝合可靠,上下段间不应有张力。缝针边距和间距要平均,各针间距约0.4cm,使张力平均。结扎缝线应不紧不松,即使两端肠管密切对拢,又不致因太紧而缺血坏死。
【术后处理】
1.平卧1周后起床活动。
2.持续胃肠减压,至肠音恢复、肛管排气后拔除胃管,开始流质饮食。如无腹胀,再过1~2日后改半流质饮食。
3.抗生素应用至体温正常后2日。
4.如有膀胱功能失常,可留置导尿。
手术分类: 胃肠外科手术*